Июл
Симптомы воспаления яичников у женщин
Симбиоз яичников и маточных труб принято называть придатками, и именно они больше всего подвержены воспалениям. Появление этого процесса провоцирует условно-патогенная микрофлора, вирусные или половые инфекции, попадающие в полость матки извне. В роли «провокаторов» могут выступить даже туберкулёзная и кишечная палочка. Когда в полость матки попадают возбудители, то они начинают распространяться дальше, и по маточным трубам переходят в яичники. Своевременно выявленная патология позволит уберечь здоровье женщины. Если же не устранить воспалительный процесс, то это приведёт к образованию спаек в фаллопиевых трубах, с последующим появлением гноя, заброс которого в яичники неизбежен.
В некоторых случаях распространение вирусной инфекции возможно через лимфу или кровь, которые выполняют транспортную функцию и могут спокойно «доставить» возбудителей инфекции к половым органам. Это чаще всего происходит у женщин, ставших жертвой аппендицита или ангины. Особое внимание следует уделить, у кого есть проблемы с зубами, ведь не зря говорят, что кариозная полость – это ворота инфекции, которая может распространиться кровотоком по всему организму. И половые железы здесь – не исключение. Основными причинами оофорита принято считать: Механическое повреждение органов репродукции. Инфекционные заболевания. Злокачественные и доброкачественные новообразования. Частые аборты и введение ВМС. Воспалительные процессы, перешедшие с других органов. Половые и вирусные инфекции. Беспорядочные половые связи. Венерические заболевания. Гормональные сбои.
Женщина может быть носителем патогенных микроорганизмов, но не подозревать об этом, так как иммунная система «выставляет защиту». Чтобы создать благоприятную среду для развития патогенной микрофлоры, не нужно прилагать особых усилий. Потому что этому способствует: несоблюдение правил личной гигиены, длительный приём антибиотиков, нерациональное питание, частая смена половых партнёров и другие факторы. Спровоцировать появление оофорита могут, как возбудители половых инфекций, так и вирусы. К числу первых относятся: Трихомонады. Поражают фаллопиевы трубы и маточную полость, вызывая заболевание трихомониаз. Если его не лечить, то болезнь затронет половые железы. Хламидии. Обнаружить этого возбудителя на ранних стадиях хламидиоза очень непросто. Но если его не вылечить, то воспалительный процесс легко перейдёт на яичники. Гонококки. Являются возбудителями гонореи, и при отсутствии лечения очаг воспаления медленно смещается из влагалища к половым железам. Микоплазма. Самый коварный возбудитель, потому что микоплазмоз часто протекает бессимптомно. Генитальный герпес. Это вирус, проникающий в клетки, от которого невозможно избавиться. Если доподлинно установлено, что оофорит появился из-за активизировавшегося генитального герпеса, то лечащий врач уделяет такой пациентке повышенное внимание. Потому что воспалительному процессу нередко сопутствует очень неприятное явление – некроз (отмирание тканей).
Форма оофорита может быть разной: острой, хронической и подострой. И для каждой из них характерны свои симптомы. Если болезнь протекает в острой форме, то это чревато появлением таких симптомов, как: частые позывы к мочеиспусканию, болевые ощущения в нижней части живота, изменение консистенции и цвета выделений из влагалища, общее недомогание с повышением температуры и пр. При наличии воспаления, яичники увеличиваются в размерах, и при надавливании на область живота, где они расположены, появляется боль. Если не пройти курс терапии, то болезнь легко перейдёт в хроническую форму, которой присущи более выраженные симптомы:
бессонница, быстрая утомляемость, ухудшение самочувствия; не проходящие болевые ощущения в районе половых органов и низа живота; отсутствие либидо, дискомфортные и болезненные половые акты; изменение психоэмоционального состояния; изменение характера и регулярности менструации; невозможность зачатия. Длительное протекание болезни и отсутствие её лечения приводят к деформационным изменениям органов по причине появления спаечных процессов. Из-за этого возникает непроходимость маточных труб, и как следствие – бесплодие. Что касается подострой формы, то она встречается нечасто и является следствием микозной инфекции или туберкулёза.
В период менопаузы слизистая оболочка влагалища истончается, и не может в полной мере обеспечить защиту органам репродукции. Примечательно, что инфекции могут попадать в яичники по восходящему пути (через влагалище) или по нисходящему (когда органы малого таза затрагивает воспалительный процесс). Риск возникновения оофорита есть в любом возрасте, но особую угрозу эта болезнь представляет для беременных женщин. Потому что из-за фетоплацентарной недостаточности повышается вероятность выкидыша, хотя, при таком недуге беременность возникает редко из-за того, что сперматозоид не может «подобраться» к яйцеклетке. Чтобы сохранить детородную функцию, необходимо полностью вылечить болезнь.
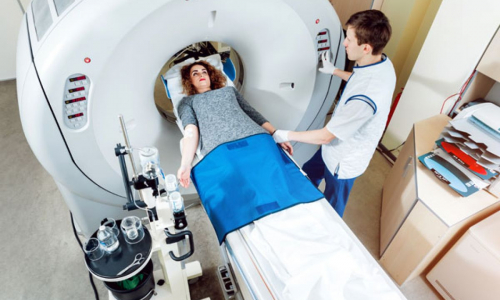
Чтобы выставить корректный диагноз, лечащий врач должен принимать во внимание не только симптомы. Ведь существуют патологии, имеющие схожие признаки: аппендицит, гинекологические заболевания, внематочная беременность, цистит и пр. Поэтому помимо осмотра у гинеколога и проведения ряда лабораторных исследований, пациентке может быть назначено: УЗИ. Неинвазивный метод диагностики, благодаря которому можно увидеть и оценить размер, форму и структуру яичников. Лапароскопия. Исследования, проводящиеся в отношении женщин, имеющих жалобы на болевые ощущения в районе нижней части живота. Методика отличается информативностью, и её применение позволяет предельно точно выставить диагноз. ИФА, РИФ, ПЦР. Современные методики, направленные на определение возбудителя и выявление болезни на ранних стадиях. Гистеросальпингоскопия. Способствует точному выявлению причины бесплодия.