Мар
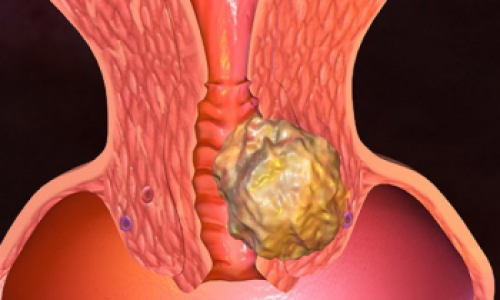
Тимома: опухоль вилочковой железы
Тимома — общее название для опухолей вилочковой железы, или тимуса. Тимома является наиболее распространённым новообразованием переднего средостения, на ее долю приходится 20-25% всех опухолей данной анатомической области. Пик заболеваемости — четвертое и пятое десятилетия жизни. Средний возраст пациентов составляет 52 года. Патологию несколько чаще диагностируют у мужчин. А коварство тимомы — в длительном бессимптомном течении. При этом наличие клинических проявлений повышает вероятность развития опухоли со злокачественным потенциалом. Что же надо знать о тимоме пациентам?
Вилочковая железа — что это за орган?
Вилочковая железа, она же тимус достигает максимальной массы в период полового созревания человека и впоследствии подвергается обратному развитию: на шестом десятке жизни только 10% ткани остается функционально способной, остальная замещена жиром.
У ребенка вилочковая железа служит местом хранения Т-лимфоцитов, которые там же созревают, дифференцируются и проходят обучение. После селекции в системный кровоток поступают клетки, способные распознать и уничтожить чужеродный патоген.
Тимус — важная часть иммунной системы человека!
Тимус вырабатывает ряд биологически активных веществ, участвующих в иммунных реакциях. Например, инсулиноподобный фактор роста-1 — гормон, который имеет прямое отношение к росту, развитию и дифференцировке клеток макроорганизма.
А опухоли тимуса с вариативным биологическим поведением берут начало из эпителиальных клеток.
Чёткого тканевого различия между доброкачественными и злокачественными тимомами не существует. При обретении опухолью способности к инвазии — проникновению в сосудистую сеть, лимфатические узлы и прилегающее структуры средостения — чаще говорят о раке (карциноме) тимуса.
Классификация Всемирной организации здравоохранения отличает тимомы (типы A, AB, B1, B2 и B3) от карцином тимуса (ранее обозначавшихся как тимома, тип C) на основе морфологии эпителиальных опухолевых клеток. Потенциал злокачественности нарастает от типа А к типу С.
Пятнадцатилетняя выживаемость составляет 12,5% при наличии инвазивной тимомы и 47% при неинвазивной неоплазии. Причиной смерти в большинстве клинических наблюдений является рост новообразования с последующей тампонадой сердца или присоединением других осложнений со стороны дыхательной системы.
Причины тимомы
Этиология тимом не выяснена, однако установлена связь опухолевых поражений зобной железы с различными системными синдромами.
У 30-40% пациентов с тимомой диагностируют миастению, заболевание характеризуется прогрессирующей мышечной слабостью.
Еще в 5% случаев наблюдаются другие системные синдромы, включая эритроцитарную аплазию, дерматомиозит, системную красную волчанку, синдром Кушинга и синдром аномальной секреции антидиуретического гормона.
Новообразования тимуса могут развиваться при синдроме множественной эндокринной неоплазии I типа.
Симптомы тимомы
У половины пациентов онкопроцесс протекает без клинических проявлений, в 30% случаев присутствуют симптомы, связанные с распространением опухоли на окружающие структуры, типичны:
кашель, боль в груди;
пастозность лица, синюшный оттенок кожи, наличие расширенных вен на шее, верхней половине туловища — симптомы указывают на развитие синдрома верхней полой вены на фоне сдавления сосуда опухолью;
дисфагия и охриплость голоса — при поражении возвратного гортанного нерва.
На продвинутой стадии присоединяются признаки раковой интоксикации — слабость, снижение массы тела, повышение температуры в вечерние часы, ночные проливные поты.
Интересный факт!
Треть опухолей вилочковой железы обнаруживают случайно при рентгенологическом исследовании по поводу миастении. Аутоиммунное заболевание возникает в ответ на воздействие антител на рецепторы, ответственные за нервно-мышечную проводимость.
Диагностика опухолей тимуса
Лабораторные анализы малоинформативны.
Диагностика опирается на компьютерное сканирование с контрастным веществом, позитронно-эмиссионную компьютерную томографию и пред- или интраоперационную биопсию.
КТ показывает источник происхождения опухоли, размеры, потенциал злокачественности, позволяет дифференцировать тимому и другие новообразования, например, лимфому, герминогенные неоплазии средостения.
Компьютерное сканирование с контрастом рассматривают приоритетным способом визуализации при миастении, исследование демонстрирует прорастание неоплазии в соседние органы и структуры.
Информация, которую дает ПЭТ-КТ, полезна при инвазивных злокачественных формах опухолей тимуса, при подозрении на рецидив после хирургического лечения.
Магнитно-резонансное сканирование в диагностике тимом имеет ограниченное значение, но может быть выполнено при имеющихся противопоказаниях у пациента к контрастированию.
Терапевтические мероприятия: лечение тимомы
В большинстве клинических ситуаций первоначальное лечение тимомы — хирургическое. Операция позволяет получить гистологические характеристики опухоли и информацию о стадии онкопроцесса. На основании данных будет принято решение о необходимости адъювантной — после хирургии — химиолучевой терапии. Мера не требуется при отсутствии прорастания новообразования в капсулу.
Факт!
Хотя существуют разногласия относительно использования послеоперационного облучения при инвазивных тимомах, большинство доказательств в исследованиях учёных указывает на то, что адъювантная лучевая терапия полезна для всех неоплазий, за исключением полностью инкапсулированных опухолей I стадии.
Потенциальными кандидатами на химиотерапию являются примерно треть пациентов с инвазивной тимомой, когда нельзя исключить в дальнейшем метастазирование, и все больные с IV стадией процесса.
Мультидисциплинарный подход требуется при опухолях, которые из-за распространения и вовлечения близкорасположенных структур нельзя убрать радикально. Таким больным показано частичное хирургическое удаление, лучевое воздействие и химиотерапия.
Прогноз для пациента с тимомой в большей степени основан на общих характеристиках опухоли, получаемых при операции, а не на её гистологическом типе.