Авг
Фактор времени в генезе повреждений мозга после инсульта
Среди всех осложнений гипертонической болезни, атеросклеротического поражения сосудов и некоторых иных состояний самым опасным является инсульт. Он развивается в результате прекращения поступления крови в определенную зону головного мозга. Это может произойти в силу двух механизмов — ишемии или кровоизлияния. Поражение определенной зоны мозговой ткани приводит к частичному параличу конечностей, нарушению сознания, расстройствам дыхания и речевых функций. Известно, что чем ранее будет оказана помощь после инсульта, тем лучше прогнозы для жизни и восстановления. Но в последнее время появляются данные о том, что это не единственный фактор.
По данным Минздрава, в нашей стране ежегодно регистрируется до 500 тысяч инсультов. Только примерно 15% пациентов полностью восстанавливаются после него, остальные получают инвалидность или гибнут. Кроме этого, те пациенты, что перенесли первый инсульт, имеют 50%-ный риск его повторения в ближайшие 5 лет. Возрастной порог пациентов существенно молодеет, сегодня средний возраст возникновения инсульта опустился с 73 до 67 лет, вероятность развития подобного осложнения есть даже у молодых людей. Современный ритм жизни и стрессы, «помолодевшая» гипертоническая болезнь делают это осложнение актуальным для людей уже после 40-45 лет. Люди, которые перенесли инсульт, нередко нуждаются в посторонней помощи, им необходима длительная реабил
Нередко можно услышать, что помощь, оказанная после инсульта в ближайшие три часа, существенно улучшает прогнозы на восстановление. Сегодня ученые говорят о том, что нужно переосмыслить это основное правило, которое влияло на оказание помощи после инсульта в течение последних как минимум 25 лет. Время для неотложной помощи впервые было заявлено специалистом по изучению мозга, неврологом Камило Р. Гомесом. Он озвучил результаты своих исследований в редакционной статье, опубликованной в журнале «Инсульт и цереброваскулярные заболевания» в 1993 году под заголовком «Время — это мозг!». «Несомненно, — писал он, — чем длительнее терапия задерживается, тем меньше вероятность того, что она будет успешной». На сегодняшний день с помощью новых инструментов и возможностей диагностики исследователи более пристально смотрят на то, что происходит в мозге во время и после инсульта, особенно в системе мозгового кровообращения.
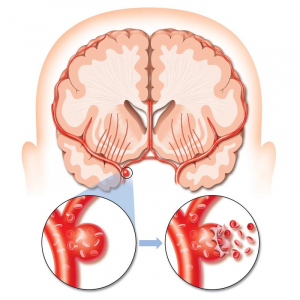
Инсульт возникает, когда кровоснабжение части мозга прекращается, и клетки начинают отмирать из-за недостатка кислорода и питательных веществ. Существует два основных типа инсульта: ишемический и геморрагический. Ишемические инсульты, являющиеся результатом спазма, закупорки кровеносных сосудов тромбами, на сегодняшний день являются наиболее распространенными. Геморрагические инсульты возникают, когда сосуды разрываются и кровь пропитывает мозг в определенной зоне. На сегодняшний день, в новой публикации, опубликованной в том же журнале, доктор Гомес — специалист по инсульту из Медицинского центра Университета Лойолы (Loyola University Medical Center) в Мэйвуд, Иллинойс, утверждает, что время не должно быть единственным фактором, определяющим, как лечить ишемический инсульт. Эффект времени, вероятно, будет различным в каждом случае, в зависимости от того, что известно о состоянии кровообращения мозга.
Когда происходит ишемический инсульт, клетки в центре участка пострадавшей мозговой ткани начинают отмирать. Однако, те клетки, которые окружают пораженную зону, все еще могут получать кислород и питательные вещества, если к ним поступает кровь. Тогда они остаются живыми и функционирующими, если имеется хорошая коллатеральная циркуляция крови. Чем более разветвленной является коллатеральная циркуляция, тем дольше живут клетки. В своей работе доктор Гомес объясняет, как использование вычислительной модели помогло выявить четыре типа ишемического инсульта, которые различаются по образцу коллатерального кровообращения. Он отмечает, что моделирование типов поражения позволяет прогнозировать судьбу ишемического процесса во времени. Реальная картина болезни и прогнозы были предсказуемо связаны с разным уровнем травматизма в пораженной области и, для отдельных форм инсульта, более длинным «окном возможностей» для терапии. Не всегда фактор времени влияет на прогнозы, утверждает доктор Гомес. Отмечается все больше признаков разного объема пораженной ткани в течение определенного времени после начала инсульта при разных локализациях.
Важно понимать, что все модели, изучаемые специалистами, относятся к оказанию неотложной помощи в стационарах. Поэтому при подозрении на инсульт у кого-либо из близких нельзя медлить. Если возникают тревожные признаки, например, паралич лица или конечностей, нарушения речи или сильная головная боль, расстройства сознания, нужно немедленно вызывать неотложку. Есть простой контрольный список, который поможет решить, имеются ли признаки инсульта. Нужно обращать внимание на состояние лица, наличие паралича и проблемы речи. При подозрении на опасное состояние нужно просить, чтобы человек улыбнулся. Если с одной стороны его лицо «провисает» в углу глаза или рта, улыбка не получается — это тревожный симптом. Стоит попросить поднять обе руки вверх, частичный паралич с одной стороны не позволит это сделать в полном объеме. Также стоит попросить пострадавшего произнести простую фразу: при ишемических поражениях возникает проблема с речью (смазанность или сложности с повторением). Любые из этих симптомов — повод для немедленного вызова скорой помощи.