Ноя
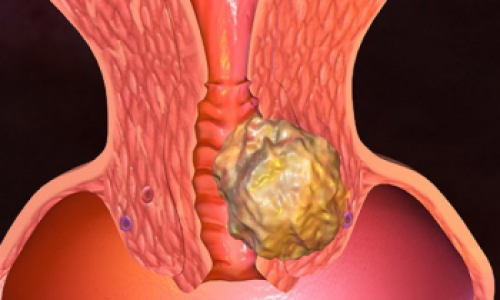
Рак предстательной железы
«Рак» и «смерть» — сегодня совсем не синонимы. Онкологические патологии в наше время уже являются скорее хроническими заболеваниями, с которыми можно жить. Злокачественная опухоль предстательной железы — второй по распространенности вид рака среди мужчин. Согласно статистике, опубликованной American Cancer Society [1], в 2020 году в США будет диагностировано около 200 тысяч новых случаев рака этой локализации. По данным того же исследования, при своевременном выявлении патологии и правильном лечении вероятность выздоровления достигает почти 100%. Что такое рак простаты, и кому он грозит? Можно ли предотвратить и как лечить заболевание?
РАК ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ Предстательная железа, или простата, вырабатывает секрет, который входит в состав спермы, а также гормоны, которые отвечают за либидо, потенцию и сперматогенез. Именно поэтому она так важна для мужского здоровья. У молодых мужчин размер железы составляет примерно 3х3х2 см, в течение жизни она немного увеличивается. Простата находится между прямой кишкой и мочевым пузырем. Две ее доли соединены перешейком, в котором проходит мочеиспускательный канал. Простата имеет достаточно сложный нервный аппарат, который мгновенно реагирует на любые, даже небольшие, патологические изменения. Нарушения в её работе чреваты неприятными осложнениями и снижением качества жизни мужчины, так как они влияют на работу всей мочеполовой системы. Рак предстательной железы (РПЖ) — это злокачественное новообразование. Оно развивается из патологических клеток органа. В 95% случаев РПЖ возникает из эпителиальных клеток собственных желез (их называют «ацинусы»), из которых сформирована периферическая часть предстательной железы. Эта форма болезни называется «ацинарная аденокарцинома». В остальных 5% случаев диагностируется интрадуктальная разновидность, для которой характерно более агрессивное течение.
Сегодня нельзя однозначно говорить о роли тех или иных причин, влияющих на возникновение рака предстательной железы, поскольку они разнообразны и до конца не изучены. По своей природе они могут быть эндогенными, в основе которых лежат механизмы нарушения гормонального равновесия, или экзогенными, определяемыми условиями окружающей среды. Однако можно выделить некоторые факторы риска, при наличии которых вероятность развития опухоли повышается. К ним относятся: Возраст. Рак предстательной железы редко встречается в возрасте 45-55 лет, но подавляющее большинство случаев патологии диагностируется после 60. Наследственная предрасположенность. Рак у отца увеличивает риск появления болезни у сына в несколько раз. Аденома простаты или доброкачественная гиперплазия предстательной железы – патология, возникающая в результате разрастания клеток железистой ткани простаты. Под влиянием сильных внешних и внутренних воздействий (инфекций) может произойти перерождение железистой ткани, что способствует образованию рака предстательной железы. Работа на вредном производстве. Избыток кадмия, который может поступать в организм как с сигаретным дымом, так и из окружающей среды (при проведении сварочных работ или изготовлении резиновых изделий), может провоцировать рак простаты. Малоподвижный образ жизни обусловливает постоянный застой лимфы и крови, который ведет к кислородному голоданию предстательной железы. Это провоцирует снижение иммунитета и способствует развитию патологических процессов.
СИМПТОМЫ Как правило, рак простаты врачи обнаруживают случайно, когда мужчина обследуется по поводу другой болезни. Патологию очень сложно диагностировать в самом начале развития, так как она практически никак себя не выдает. Опухолевый процесс в железе может развиваться на фоне уже имеющейся аденомы и часто маскируется под это образование. Первые признаки рака проявляются на фоне увеличения объема простаты из-за аденомы. Опухоль растёт и начинает сдавливать прилежащие органы и проходящую через предстательную железу начальную (простатическую) часть мочеиспускательного канала.
В результате этого сдавливания отток мочи затрудняется. Мужчина может чувствовать учащенные позывы к мочеиспусканию и испытывать сильные боли во время процесса. Появление крови в моче и сперме должно стать тревожным признаком. Это возможное свидетельство того, что опухоль повредила сосуды в уретре или мочевом пузыре. При поражении прямой кишки могут возникать запоры и боль во время опорожнения кишечника. Симптомы обычно возникают постепенно и со временем становятся более выраженными. Обратите внимание, что ни один из них не является специфическим именно для рака простаты: другие заболевания предстательной железы имеют схожие признаки. Тем не менее, если вы отмечаете у себя один или несколько из них, не откладывайте визит к урологу в долгий ящик.
Для диагностики рака предстательной железы применяется несколько методов. Обычно в первую очередь врач проводит пальцевое ректальное исследование — пальпирует простату через задний проход. Это позволяет оценить ее размеры и плотность, а также предположить наличие камней. Обязательным является анализ крови на простатспецифический антиген (ПСА) — вещество белковой природы, вырабатываемое клетками предстательной железы. Этот анализ назначают мужчинам в возрасте после 50 лет для ранней диагностики рака простаты. Важно понимать, что рост уровня ПСА позволяет лишь констатировать наличие повышенного риска злокачественной опухоли в этой локализации, а для постановки точного диагноза необходимо провести гистологическое исследование — это самый надежный метод диагностики. Он позволяет достоверно установить, имеет ли опухоль в предстательной железе злокачественную природу. С помощью тонкой иглы, которую вводят через стенку прямой кишки в простату, специалист проводит забор ткани (биопсию). Процесс длится не более 10 минут, за которые врач получает несколько образцов из разных частей органа. Затем полученные образцы изучают под микроскопом. Также применяется трансректальное УЗИ (ТРУЗИ).
Во время процедуры врач вводит датчик аппарата ультразвуковой диагностики в прямую кишку через анальное отверстие. Это позволяет максимально приблизить его к предстательной железе и получить достоверную информацию о состоянии органа. МРТ малого таза также немаловажно. Врач получает трехмерную картинку исследуемой области — это позволяет оценить структуру органа, его размерные характеристики и увидеть параметры новообразования. Компьютерная томография органов малого таза может быть назначена исключительно для уточнения уже поставленного диагноза. Метод ПСМА-ПЭТ/КТ наиболее эффективен для диагностики метастатического поражения при раке простаты. Белок ПСМА (простатспецифический мембранный антиген) обладает способностью прикрепляться к злокачественным клеткам предстательной железы. За час до проведения томографии пациенту вводят ПСМА, заряженный радиоактивным веществом. Он накапливается в раковых клетках, делая видимыми для сканирования даже самые маленькие очаги и отдаленные метастазы.
ЛЕЧЕНИЕ Если по результатам обследований рак всё же диагностирован, то лечебная тактика определяется специалистом исходя из стадии болезни и типа опухолевого процесса. При локализованной опухоли возможно проведение радикальной простатэктомии — хирургического удаления предстательной железы. Если же метастазы распространились за пределы капсулы органа, или риск операции слишком высок, то подбирается лекарственная терапия. Лучевая терапия может быть назначена в качестве альтернативы хирургическому лечению. Брахитерапия — это методика лучевой терапии, в ходе которой в орган, пораженный злокачественной опухолью, вводятся источники радиоактивного излучения. Брахитерапия воздействует на опухоль, не задевая здоровые ткани. У большинства пациентов она позволяет сохранить потенцию и реже вызывает осложнения, в частности недержание мочи. На рост опухоли предстательной железы положительно влияет тестостерон. В клетках железы он превращается дигидротестостерон (ДГТ), который как раз отвечает за их деление. Если ограничить воздействие тестостерона, то рост опухоли остановится.
Хотя гормональная терапия и не приводит к полному излечению, но может достаточно долго сдерживать прогрессирование рака. Согласно данным American Cancer Society [2], иногда рак простаты достаточно наблюдать в динамике. Такая тактика допустима при ранней диагностике заболевания и низкой оценке по шкале Глисона. Эта оценка выставляется на основании гистологического исследования двух участков ткани предстательной железы. Один образец берут из самой опухоли, другой — из прилегающих тканей. В зависимости от того, насколько сильно изменены клетки, каждому образцу присваивают баллы от 1 (незначительные изменения) до 5 (сильные изменения), а затем суммируют полученные результаты. Опухоли с низкой оценкой по Глисону медленно растут, поздно начинают метастазировать и хорошо поддаются лечению. Врач проводит полную диагностику опухоли и делает прогноз о возможном позитивном и негативном влиянии различных тактик на качество и продолжительность жизни больного. После этого пациент и врач совместно принимают решение о том, стоит ли какое-то время наблюдать за течением локализованного рака простаты, или сразу приступать к лечению.